K zdravniku kar po spletu?

Tina se počuti slabo. Vrti se ji, vidi vedno bolj megleno, pri srcu jo stiska. O svojem stanju po spletu obvesti osebnega zdravnika, pošlje mu tudi podatke o krvnem tlaku, ki ji ga izmeri domača pametna naprava, povezana z zdravniškimi informacijskimi sistemi. Glede na njeno predhodno stanje, ki je shranjeno v elektronski obliki, in trenutne zdravstvene parametre ji zdravnik po spletu ali predpiše zdravilo, ali jo pozove na pregled, ali izda e-napotnico za specialista.
Ameriški zdravniki v sodelovanju z zasebnimi ponudniki zdravstvenih meritev tako že spremljajo stanja svojih pacientov, ki imajo težave, recimo, s krvnim tlakom. Aplikacije merijo posameznikovo telesno stanje in podatke o njem pošiljajo zdravnikom, ti pa na podlagi stalnih vpogledov tako že preprečijo marsikatero možgansko ali srčno kap. Medtem ko je v marsikateri državi Združenih držav Amerike e-zdravje že precej napredno uveljavljeno, se evropski zdravstveni sistemi digitalizirajo nekoliko počasneje. Zaradi pričakovanega daljšega življenja Evropejcev se bodo stroški za zdravstvene in socialne izdatke do leta 2050 povečali za devet odstotkov BDP celotne Unije, rešitve e-zdravja pa bodo po oceni evropske komisije najpomembnejše orodje, da bo kakovost storitev ob vedno višjih stroških lahko ostala enaka kot doslej, so zapisali v februarskem poročilu.

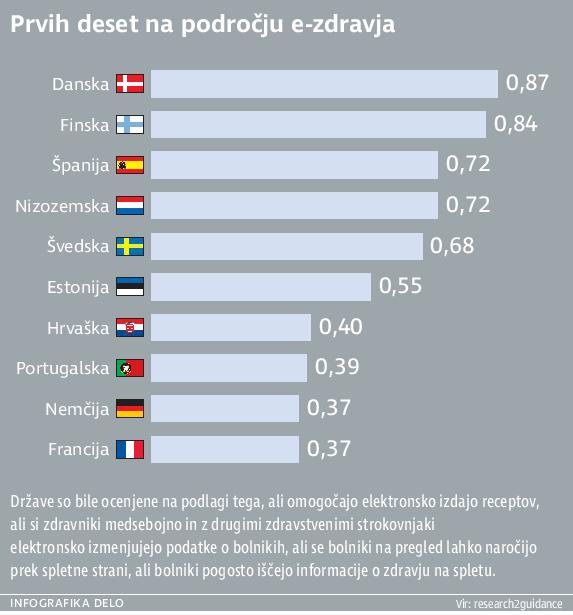
Velikost sektorja e-zdravja je sicer ocenjena na 20 milijard na leto, rast pa naj bi bila približno 2,3 odstotka na leto. Največ investicij v e-zdravje je bilo med letoma 2008 in 2012 izvedenih v Veliki Britaniji, Nemčiji, Franciji in Italiji. V zadnji so zdravstvene izdatke zmanjšali za 12 odstotkov, na račun digitalnih receptov pa so prihranili dve milijardi evrov. Nedavna študija Nizozemske, Velike Britanije in Nemčije pa je pokazala, da je uvedba domačih zdravstvenonadzornih sistemov (telemedicina) za 26 odstotkov zmanjšala zasedenost v bolnišnicah. Trenutno so kot najbolj napredne na področju e-zdravja ocenjene Danska, Finska in Španija. Komunikacijski in informacijski sistemi in zdravljenje na daljavo bodo po ocenah evropske komisije izboljšali zdravstvene storitve in njihovo učinkovitost za 20 odstotkov.
Zdravniki postajajo birokrati, ki se jim nenehno vsiljujejo dodatna birokratska bremena, računalniški zaslon pa je vse bolj središče odnosa med zdravnikom in pacientom v ambulanti.
Priložnosti za investitorje je tako ogromno, pred kratkim je 2,3-milijonsko investicijo dobilo tudi slovensko podjetje Parsek za nadaljnjo uvedbo zdravstvenega portala Vitaly. Svetoslav Stefanov, direktor sklada 3TS, ki se je za investicijo odločil, je za Svet kapitala dejal, da je e-zdravje za investitorje izredno zanimivo, saj finančno vedno manj uspešnim zdravstvenim sistemom po Evropi, kjer se prebivalstvo najhitreje stara, omogoča veliko prihrankov in boljše ugotavljanje diagnoz, kar spet znižuje stroške dolgotrajnega zdravljenja, ki nastanejo ob prepoznem odkrivanju bolezni. Prav tako pa ponuja priložnosti za ustvarjanje dodatnih prihodkov in dobičkov tistih institucij, ki se bodo izziva pravilno in pravočasno lotile. Sklad si tako že ogleduje druge zanimive rešitve na tem področju, ki bi jih radi realizirali. Vitaly kot produkt v Sloveniji ni uporabljen, ker se pri trženju osredotoča na tuje trge, med drugim ga uporabljajo v projektu z največjo nemško zdravstveno zavarovalnico – AOK, ki svojim zavarovancem in ponudnikom zdravstvenih storitev ponuja platformo, katere del je tudi omenjena slovenska platforma.
Varnost podatkov
Izmenjava zaupanih zdravniških podatkov v e-zdravju poteka prek digitalnih platform, ki so tudi primerno zaščitene pred vdori, a tako kot povsod drugod na spletu nihče ne more zagotoviti stoodstotne varnosti. Prav varnost in pravilnost osebnih podatkov, ki se v digitaliziranem zdravstvu prenašajo od bolnika, ki določene parametre lahko izmeri sam, do zdravstvene institucije in naprej do specializiranih zdravstvenih organov, poraja marsikatero skrb.
Kdo danes nosi odgovornost za anamneze, ki jih strokovnjak poda, ne da bi bil seznanjen s kakršnokoli predhodno potrjeno diagnozo pacienta?
Janez Bensa, izvršni direktor podjetja Parsek, ki se že deset let ukvarja z razvojem digitalnih rešitev za zdravstvene sisteme, pravi, da je skrb za varnost podatkov, ki se hranijo in prenašajo prek računalniških sistemov, precej odveč v primerjavi s tem, »kakšne napake lahko nastajajo v nedigitaliziranem zdravstvenem procesu, kjer medicinsko osebje ročno prepisuje in prebira neskončne količine pregovorno neberljivih podatkov in informacij«. Kdo nosi odgovornost za anamneze, ki jih neki strokovnjak poda, ne da bi bil seznanjen s kakršnokoli predhodno potrjeno diagnozo pacienta, se sprašuje sogovornik. »Odgovornost za ustreznost podatkov nosi v vsakem primeru izvajalec zdravstvenih storitev, ki je tudi njihov upravljavec,« dodaja.

Kompatibilnost podatkov
Za evropsko zdravstvo, s tem pa tudi za slovensko, je značilno, da vsaka država implementira svoje regulative, institucijam pa prepušča v upravljanje protokole in tehnologije. Večina držav zdravstvene podatke hrani v zalednih bolnišničnih sistemih. Parsekova rešitev Vitaly, recimo, dostop do pacientovih podatkov omogoča le osebam z odprtim uporabniškim računom in ustreznimi privilegiji dostopa ter izključno po varni povezavi, podobni, kot jih uporabljajo spletne banke. Cilj Evropske unije je, da bi bili zdravstveni sistemi tudi meddržavno povezani in bi omogočali izmenjavo podatkov med državami, tako da bi lahko zdravnik v Franciji imel dostop do podatkov bolnika iz Slovenije, ki bi se zdravil pri njem.
Nedavna študija Nizozemske, Velike Britanije in Nemčije je pokazala, da je uvedba domačih zdravstvenonadzornih sistemov (telemedicina) za 26 odstotkov zmanjšala zasedenost v bolnišnicah.
»Na žalost bomo morali vsi igralci na ta trenutek še počakati in pred tem najti načine, kako produkte razviti in tržiti, da bodo primerni za doseganje optimalne mednarodne uporabljivosti,« pravi Bensa. Delno se cilj meddržavnih povezav uresničuje z uporabo mednarodnih standardov, ki so v zdravstveni informatiki zelo dobro uveljavljeni, zatika pa se pri premišljenih poslovnih modelih in posledično pri produktnem razvoju. »Napake, zlorabe, prediagnosticiranje, ipd. so realnost vseh držav in zdravstvenih sistemov, informatizacija procesov, vključitev in aktivacija pacientov ter plačnikov storitev pa lahko te dejavnike precej zmanjšajo,« je prepričan Bensa.
E-napotnica tudi že v Sloveniji
Tudi Slovenija je že stopila na pot digitalizacije zdravstvenega sistema. Že več kot eno leto obstajajo elektronski recepti, zaradi katerih bolniku ni treba več nujno prevzeti recepta pri zdravniku, ampak ga ta vnese v sistem, zdravilo pa je bolniku z zdravstveno izkaznico dostopno v katerikoli lekarni v Sloveniji. Od tega ponedeljka sta izenačeni elektronska in papirnata napotnica, kar pomeni, da bo zdravnik napisal elektronsko napotnico, nato pa se bo pacient lahko k specialistu naročil po spletnem portalu, pri čemer ga bo lahko naročila tudi sestra ali zdravnik. Doslej so zdravniki izdajali zgolj papirnate napotnice, ki jo je bolnik nato moral po fizični pošti poslati k specialistu, če je napotnico založil, je moral znova osebno k zdravniku po novo.
Spletno naročanje k splošnim zdravnikom trenutno ni mogoče, po besedah Katarine Kralj z ministrstva za zdravje tudi aktivnosti v tej smeri še ni, prav tako je še veliko dela v centralnem registru podatkov o pacientih, kjer so že shranjeni dokumenti za skoraj milijon prebivalcev Slovenije, a so med njimi običajno le kakšen izvid ali odpustek iz bolnišnice. Povzetek podatkov o pacientu (alergije, kronične bolezni, večji posegi ...) pa ima v digitalni obliki zgolj dobrih šest odstotkov slovenskega prebivalstva.
Po besedah Kraljeve se projekt eZdravje osredotoča predvsem na izboljšanje kakovosti oskrbe pacienta, torej na boljše zbiranje podatkov in informacij, potrebnih za njegovo obravnavo. Dolgoročno bodo zaradi manj napak, hitrejših odločitev in manj potrebnih preiskav zaradi tega tudi prihranki večji, s temi rešitvami pa že zdaj in bodo tudi v prihodnje tudi pacienti prihranili veliko časa. Projekt eZdravje je bil do konca leta financiran iz kohezijskih sredstev ESS, in sicer z dobrimi 22 milijoni evrov, od leta 2016 pa se financira iz proračuna, za kar je v letu 2017 namenjenih približno 4,8 milijona evrov. Pri razvijanju in implementaciji rešitev so na zdravstvenem ministrstvu sodelovali z mnogimi slovenskimi ponudniki zdravstvenih informacijskih sistemov, kot so Marand, SRC Infonet, SRC, Telekom, Astec List, Nova Vizija, Comtrade, Pinna, Audax, Interexport, Hakl IT, Pharmaco, Pronet ... Zaradi sistema javnih naročil, ki jih izvaja NIJZ, ki tudi zagotavlja delovanje eZdravja, tuji izvajalci niso zainteresirani za delovanje na našem trgu, še pojasnjuje Kraljeva, zato je bilo tudi v času financiranja iz evropskih in drugih zasebnih sredstev tujih ponudb precej malo.
Tretje oko: Dr. Jana Šimenc, kulturna antropologinja, raziskovalka na Družbenomedicinskem inštitutu ZRC SAZU
Če zboliš, si sam kriv!
Vsekakor so številne rešitve, ki jih ponujajo nove tehnologije, izjemno napredne in človeku v pomoč. A nove tehnologije imajo tudi veliko načrtovanih posledic in učinkov in predvsem veliko nenačrtovanih. »Revolucionarna ideja« gumba, ki naj bi ga starejši, ki živijo sami, nosili okoli vratu kot verižico z gumbom za klic v sili, se je v trenutkih, ko so na primer padli in bili nemočni, da bi poklicali pomoč, izkazala za neučinkovito, saj so takrat vsi pozabili, da imajo okoli vratu gumb. Problem vidim tudi v tem, da so računalniška pismenost in veščine, ki jih je treba uporabiti pri t. i. pametnih napravah, za številne starostnike svetlobna leta oddaljene od njihove bivanjske vsakdanjosti. Težave s tem ima že srednja generacija, ki ne sledi izjemni dinamiki in hitrosti razvoja t. i. pametnih naprav, kar ji povzroča izjemno breme, ki lahko vodi tudi v stres in hujše duševne težave. Pri novih zdravstvenih rešitvah se večinoma tudi izključuje manj premožne ter tiste, ki so hudo bolni in v resnejših življenjskih stiskah. Ti imajo pogosto omejen dostop do tehnologij ali pa nimajo ustreznih digitalnih znanj in veščin. Zato so potenciali digitalnih tehnologij na področju zdravja lahko zelo omejeni in diskriminatorni. Tudi od obljub o zmanjševanju birokratizacije in optimizacije pogosto ostanejo zgolj absurdne slike. Zdravniki so nezadovoljni, ukvarjati se morajo s številnimi zamudnimi aktivnostmi, ki nimajo zveze z njihovim primarnim delom. Vse več je poročanja zavarovalnicam, ministrstvom, zaposlovalcu, saj vsak želi svoja poročila.
Uporabljati morajo različne varnostne šifre za posamezne aktivnosti in so tako močno obremenjeni s klikanjem kvadratkov namesto z zdravljenjem. Zdravniki postajajo birokrati, ki se jim nenehno vsiljujejo dodatna birokratska bremena, računalniški zaslon pa postaja središče odnosa med zdravnikom in pacientom v ambulanti. Birokratizacija se v resnici povečuje, saj je evidenc vedno več, pod krinko varnosti pa se povečuje tudi nadzor. Razvoj aplikacij dela uporabnike vse bolj pasivne – pametne naprave same zaznavajo, kar bi morda moral zaznati človek sam. Poleg tega se lahko pričakuje, da se bo na paciente preneslo administrativno delo, ki bi ga morali opravljati drugi, e-obrazci pa so za povprečnega uporabnika marsikdaj zapleteni. Prepoznati je treba številne nivoje številk, šifer, imeti ustrezno računalniško opremo, digitalni podpis …

E-zdravje napoveduje tudi pridobivanje kredibilnih zdravstvenih podatkov, ki bi omogočali nadaljnje analize in napovedi zdravstvenega stanja za populacije, a se premalo zavedamo, da je to zelo kompleksna aktivnost, saj niso kar vsi podatki uporabni. Baze podatkov, ki jih že ustvarjamo, so izjemno neprimerljive in nekompatibilne. Pomembno je tudi, kdo vnaša podatke, koliko je motiviran in natančen pri vnosu, da ne nastajajo napake. Večinoma je vnašanje podatkov trn v peti zaposlenih, zato to delo opravljajo administrativni uslužbenci, ki jim večinoma nihče ne pojasni, kakšna sta njegova namen in pomen, zaradi česar so tudi manj motivirani in natančni. Premisliti je treba tudi o tem, da se podatki prikazujejo kot objektivna preslikava naših stanj, potreb, želja, rešitev za sedanjost in prihodnost, pri čemer gre za materializacijo in objektivizacijo podatkov. Tehnologije in podatki se namreč predstavljajo kot objektivni, nevtralni, zunaj nas, vendar se ravno na primeru aplikacij pokaže, da ni tako. Tehnologije so vedno del družbene konstrukcije realnosti in ob vsem tem nove tehnologije na področju zdravja razširjajo ideje o normativnem, srečnem, produktivnem posamezniku, ki je odgovoren za svoje življenje, ki lahko prepreči vse bolezni in ki je sam kriv, če zboli. Posredna posledica digitalizacije zdravstva je oblikovanje številnih vsiljenih praks, ki vsiljuje določen način dela v medicino; preoblikujejo se načini razmišljanja, oblikujejo se prioritete v sistemu.
Pa ne samo to, še bolj problematično in vredno razmisleka je, da prevladujejo le še ekonomski koncepti, kot so zmanjševanje stroškov, norme in normativnost, produktivnost …, zdravstvo se vse bolj usmerja v izračunavanje podatkov, normativne informacije, ki postajajo osnova za finančno upravičeno ter časovno učinkovito delovanje zdravstvenega osebja. Moja raziskava med drugim kaže, da se kljub vsemu napredku, če sploh lahko govorimo o napredku, potrebe bolnih in bistvo medicine ne spreminjajo. Bolni želijo le dostop do zdravnikov in zdravnikov specialistov, a več e-storitev še bolj omejuje stike oziroma jih izključuje in oddaljuje od zdravnikov. Bolni si želijo pogovor in človeško razumevanje, ne pa splošnih odgovorov, kot je: »Poglejte si na internetu, imamo vse napisano.«
Več iz rubrike
3D tisk pozitivno vpliva na gospodarstvo
Najpogosteje 3D tisk proizvaja slušne aparate, protetične pripomočke in tekaške copate.
Bomo trajnost dosegli z jedrsko fuzijo?
Znanstveniki dosegli stabilizacijo jedrskega zlivanja, kar je dober znak za prihodnost







